Апноэ во сне — состояние, для которого характерно прекращение лёгочной вентиляции во время сна более чем на 10 секунд. Чаще у больных отмечается продолжительность апноэ 20–30 секунд, хотя в тяжёлых случаях может достигать 2–3 минут и занимать до 60 % общего времени ночного сна. При регулярных апноэ (обычно не менее 10–15 в течение часа) возникает синдром апноэ во сне с нарушением структуры сна и дневной сонливостью, ухудшением памяти и интеллекта, жалобами на снижение работоспособности и постоянную усталость. Различают обструктивное и центральное апноэ во сне, а также смешанные формы. Около 30% всего взрослого населения постоянно храпит во сне. Храп не только создает очевидные социальные проблемы, но и является предвестником и одним из основных симптомов синдрома обструктивного апноэ сна (СОАС), проявляющегося остановками дыхания во сне с последующими громкими всхрапываниями. При тяжелых формах СОАС может отмечаться до 400–500 остановок дыхания за ночь продолжительностью до минуты и более (суммарно до 3–4 часов!), что ведет к острой и хронической гипоксии мозга во время сна. Это, в свою очередь, существенно увеличивает риск развития артериальной гипертонии, нарушений ритма сердца, инфаркта миокарда, инсульта и внезапной смерти во сне. Каждая остановка дыхания сопровождается частичным или полным пробуждением мозга, что приводит к резкому ухудшению качества сна и жизни. У пациента отмечаются тревожные пробуждения с ощущением удушья и сердцебиения, беспокойный и бесполезный сон. Утром беспокоит разбитость и головная боль. В течение дня отмечаются тяжелая сонливость, раздражительность, сниженный фон настроения. Особенно опасны приступы острой сонливости во время управления автомобилем, существенно увеличивающие риск дорожнотранспортных происшествий.
СОАC оказывает существенное и разноплановое отрицательное влияние практически на все органы и системы организма.
Более того, наличие СОАС ухудшает течение множества других заболеваний и обуславливает развитие «порочных кругов», которые достаточно быстро приводят к развитию серьезных осложнений и увеличению смертности. Ухудшается память и внимание, увеличивается масса тела, развивается импотенция. Как видно, заболевание проявляется множеством симптомов, по поводу которых больной может обращаться к семейному врачу, кардиологу, неврологу, оториноларингологу, пульмонологу, эндокринологу и даже сексопатологу и психиатру. Особую важность данное заболевание приобретает у пожилых пациентов. Во-первых, в связи с высокой распространенностью СОАС у данной категории лиц. Во-вторых, из-за частых ошибок в его диагностике, когда симптомы СОАС интерпретируются как проявления церебрального атеросклероза, деменции и ряда других заболеваний. Более того, в пожилом возрасте наличие СОАС значительно утяжеляет течение ИБС, артериальной гипертонии и хронической обструктивной болезни легких. Еще одной важной проблемой является ошибочное назначение бензодиазепиновых транквилизаторов пожилым пациентам, которые противопоказаны при СОАС и могут провоцировать гипертонические кризы, инсульты, и внезапную смерть во сне. Нарушения дыхания во сне актуальны и в педиатрической практике. Храп отмечается у 10% детей в возрасте 2–6 лет, СОАС — у 1–2%. Тяжелые формы апноэ сна у детей имеют драматические последствия: выраженный синдром дефицита внимания и гиперактивности, отставание в физическом и психическом развитии. К сожалению, отечественные врачи еще недостаточно информированы о влиянии СОАС на здоровье человека и не уделяют его диагностике должного внимания. При этом сами пациенты не жалуются на остановки дыхания во сне, а храп считают недостойным внимания врача симптомом и не предъявляют соответствующих жалоб. В этой ситуации даже очевидно тяжелые формы СОАС часто остаются недиагности-рованными и нелеченными, что значительно ухудшает качество и прогноз жизни больных. Установление точного диагноза важно и потому, что в настоящее время существуют эффективные методы лечения СОАС, в частности применение неинвазивной вспомогательной вентиляции легких постоянным положительным давлением во время сна (СРАР-терапия). Данный метод позволяет даже при очень тяжелых формах СОАС значительно улучшить качество жизни человека и предотвратить серьезные осложнения.
Этиология и статистика СОАС
Наиболее частой причиной сужения просвета дыхательных путей на уровне глотки у взрослых является ожирение. У пациентов с индексом массы тела, превышающим 29 кг/м2 (ожирение 1 степени и выше), вероятность наличия СОАС в 8–12 раз выше, чем у пациентов без ожирения. У пациентов с ожирением 3-й степени тяжелая форма СОАС отмечается более чем в 60% случаев. Предрасположенность к развитию СОАС у пациентов с гипотиреозом обусловлена набором массы тела, глобальным снижением мышечного тонуса и отеком висцеральных тканей при снижении функции щитовидной железы Следует учитывать, что у одного пациента может сочетаться 2–3–4 различных этиологических фактора. Практикующие врачи достаточно хорошо знают такие патологические состояния как метаболический синдром и Пиквикский синдром. Однако, мало кто представляет, что у пациентов с метаболическим синдромом распространенность СОАС составляет около 50%, а с Пиквикским синдромом — 90%. Дело в том, что в обоих случаях основным компонентом данных синдромов является ожирение, которое само по себе является фактором риска СОАС. При этом СОАС играет существенную роль в прогрессировании обоих патологических состояний. Нарастание тяжести СОАС обуславливает прогрессирование висцерального ожирения и метаболического синдрома посредством нарушения продукции гормонов в ночное время, таких как кортизол и инсулин. При тяжелой форме СОАС также развивается нарушение продукции соматотропного гормона и тестостерона, пики секреции которых отмечаются в глубоких стадиях сна. При СОАС глубокие стадии сна практически отсутствуют, что ведет к недостаточной продукции указанных гормонов. Нервно-мышечные дистрофические процессы (старение, нейромышечные заболевания, боковой амиотрофический склероз) обуславливают нарушение работы мышц, в том числе, отвечающих за поддержание просвета дыхательных путей в открытом состоянии во сне. Это увеличивает риск спадения стенок глотки и СОАС.
- Алкоголь обладает миорелаксирующим действием и тормозит активность головного мозга, что способствует возникновению храпа и СОАС.
- Курение также оказывает разноплановое отрицательное воздействие на верхние дыхательные пути, что провоцирует развитие нарушений дыхания во сне.
В настоящее время доказано, что СОАС является независимым фактором риска артериальной гипертонии. У 50% больных СОАС отмечается артериальная гипертония. В то же время у 30% пациентов с артериальной гипертонией имеется СОАС. Сердечные аритмии часто отмечаются у пациентов с СОАС, причем частота аритмий увеличивается с нарастанием тяжести СОАС и степени сопутствующей гипоксемии. В ночное время частота аритмий может достигать 50%. Наиболее часто в ночное время выявляются частая желудочковая экстрасистолия, синоатриальная блокада, атриовентрикулярная блокада второй степени, параксизмы желудочковой тахикардии. Распространенность нарушений дыхания во сне у пациентов с ИБС составляет около 30%, что в два раза выше, чем у сравнимых пациентов без ИБС. Тяжелая интермиттирующая гипоксемия, ацидоз, повышение и нестабильность АД, симпатическая вазоконстрикция в сочетании со скачками внутригрудного давления и трансмурального давления в сердце могут быть провоцирующими факторами развития ишемии миокарда. Обструктивные апноэ приводят к цикли ческим эпизодам гипоксемии. При длительных остановках дыхания во сне сатурация может падать ниже 55% (визуально человек синеет), что свидетельствует о критической тканевой гипоксемии. В фазу гипервентиляции после апноэ сатурация быстро восстанавливается до 95–99%. При тяжелых формах СОАС циклы гипоксемии и реоксигенации повторяются 40–60 раз в час. Продолжительная симпатическая активность, колебания внутригрудного давления, циклы гипоксемии-реоксигенации, окислительный стресс вызывают эндотелиальную дисфункцию, повреждение сосудистой стенки и, в конечном итоге, способствуют более раннему развитию атеросклероза. Сердечно-сосудистая смертность За последние 12 лет наблюдений, было отмечено трехкратное увеличение фатальных и пятикратное увеличение нефатальных сердечно-сосудистых осложнений у пациентов с нелеченной тяжелой формой СОАС. Фактически риск умереть или перенести инфаркт или инсульт составил 50% за 12 лет наблюдения. Характерно, что у пациентов, проводивших постоянную СРАР-терапию по поводу СОАС, частота осложнений практически не отличалась от группы пациентов без СОАС.
Патогенез
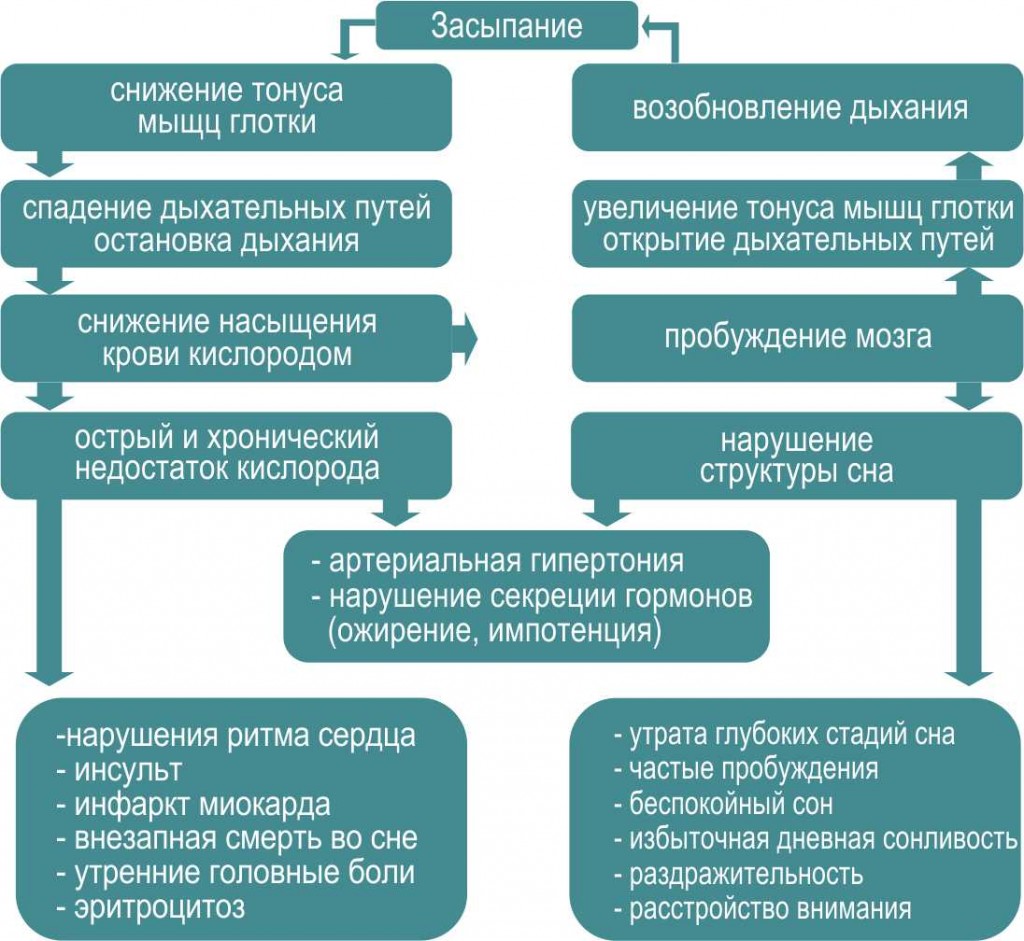
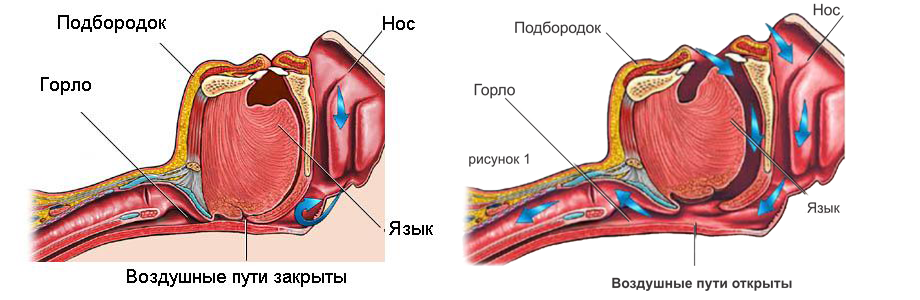 Обструкция дыхательных путей во сне на уровне глотки происходит следующим образом. Человек засыпает. Постепенно расслабляются мышцы мягкого неба и стенок глотки (рис.1). Данные структуры начинают вибрировать при прохождении струи воздуха и создавать звуковой феномен храпа. Дальнейшее углубление сна и снижение мышечного тонуса приводит в определенный момент к полному спадению глотки и развитию острого эпизода удушья. Зона, в которой наступает нарушение проходимости верхних дыхательных путей во время сна, может находиться на уровне мягкого неба, корня языка или надгортанника, то есть в нижней части носоглотки и ротоглотке (рис. 2). При этом дыхательные усилия сохраняются и даже усиливаются в ответ на развивающуюся гипоксемию. Острая гипоксемия артериальной крови приводит к стрессовой реакции, сопровождающейся активацией симпатоадреналовой системы и подъемом АД. В конце концов, негативная информация от различных органов и систем вызывает частичное пробуждение мозга (микроактивaцию). Мозг, в свою очередь, восстанавливает контроль над глоточной мускулатурой и быстро открывает дыхательные пути. Человек громко всхрапывает, делает несколько глубоких вдохов. В организме восстанавливается нормальное содержание кислорода, мозг успокаивается и засыпает вновь… За ночь может отмечаться до 400–500 таких циклов длительностью до минуты и более. Максимальная остановка дыхания у пациента может составлять 3 минуты. При этом сатурация падает до 50% и остается в этом диапазоне около полутора минут. По мнению реаниматологов, снижение сатурации ниже 50% в течение 2 минут приводит к началу некроза нейронов коры мозга. Частые эпизоды удушья и выраженной гипоксемии обуславливают развитие сердечно-сосудистых, метаболических, эндокринных, неврологических и психических нарушений.
Обструкция дыхательных путей во сне на уровне глотки происходит следующим образом. Человек засыпает. Постепенно расслабляются мышцы мягкого неба и стенок глотки (рис.1). Данные структуры начинают вибрировать при прохождении струи воздуха и создавать звуковой феномен храпа. Дальнейшее углубление сна и снижение мышечного тонуса приводит в определенный момент к полному спадению глотки и развитию острого эпизода удушья. Зона, в которой наступает нарушение проходимости верхних дыхательных путей во время сна, может находиться на уровне мягкого неба, корня языка или надгортанника, то есть в нижней части носоглотки и ротоглотке (рис. 2). При этом дыхательные усилия сохраняются и даже усиливаются в ответ на развивающуюся гипоксемию. Острая гипоксемия артериальной крови приводит к стрессовой реакции, сопровождающейся активацией симпатоадреналовой системы и подъемом АД. В конце концов, негативная информация от различных органов и систем вызывает частичное пробуждение мозга (микроактивaцию). Мозг, в свою очередь, восстанавливает контроль над глоточной мускулатурой и быстро открывает дыхательные пути. Человек громко всхрапывает, делает несколько глубоких вдохов. В организме восстанавливается нормальное содержание кислорода, мозг успокаивается и засыпает вновь… За ночь может отмечаться до 400–500 таких циклов длительностью до минуты и более. Максимальная остановка дыхания у пациента может составлять 3 минуты. При этом сатурация падает до 50% и остается в этом диапазоне около полутора минут. По мнению реаниматологов, снижение сатурации ниже 50% в течение 2 минут приводит к началу некроза нейронов коры мозга. Частые эпизоды удушья и выраженной гипоксемии обуславливают развитие сердечно-сосудистых, метаболических, эндокринных, неврологических и психических нарушений.
Схематично патогенез СОАС представлен в таблице: